Was sind die wichtigsten Operationsschritte?

Einzelschritte
- Vorbereitung der Operation und Lagerung des Patienten
- Hautdesinfektion und chirurgische Abdeckung des Patienten
- Minimalinvasiver operativer Zugang zum Hüftgelenk
- Eröffnen des Hüftgelenkes
- Entfernung der erkrankten Knochenanteile, des Hüftkopfes und knöcherner Anbauten
- Präparation des Prothesenlagers an der Pfanne mit einer Kugelfräse
- Einbringen der Pfannenprothese
- Umlagerung des Patientenbeins
- Präparation des Prothesenlagers am Oberschenkelknochen mit Formraspeln
- Einbringen des Prothesenschaftes
- Einrenken der Prothese mit einem Probeimplantatkopf und Einstellen der optimalen Länge und damit Gelenkstabilität
- Überprüfung von Bewegungsausmaß, Gelenkstabilität, Beinlänge und Implantat-Position
- Röntgen-Durchleuchtungskontrolle
- Einbringen des originalen Impantatkopfes
- Spülung der Wunde und Wundverschluss
- Anlage des Verbandes
- Begleitung des Patienten, Umlagerungen ins Bett und Überprüfung des Befindens im Aufwachraum

Was versteht man unter modernen minimalinvasiven MIS-Operationstechniken? Was versteht man unter der AMIS Methode? Welche Vor- und Nachteile gibt es? Welchen Zugang verwenden Sie?
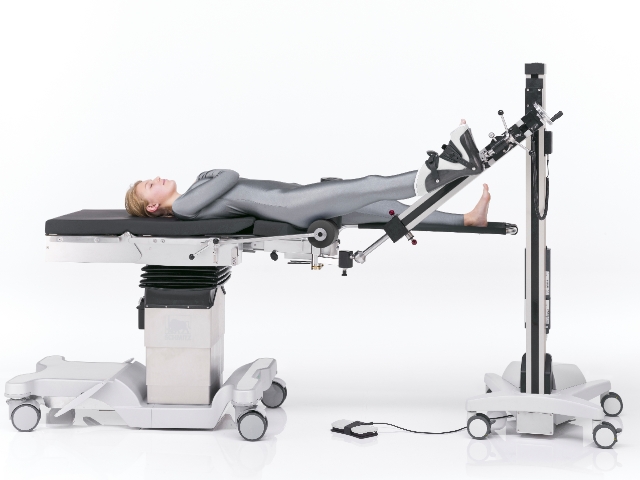
Folgende operative Therapiemaßnahmen kommen für das Hüftgelenk in Frage:
- von vorne (anterior / DAA engl.: direct anterior approach) nach Smith-Petersen oder Hueter
- von vorne-seitlich (anterolateral) nach Watson-Jones
- direkt von der Seite (direkt lateral) nach Bauer oder Hardinge
- von hinten (posterior) nach Moore
Grundsätzlich gilt, dass endoprothetische Operationen über alle gängigen Zugänge gut und sicher durchgeführt werden können und in den großen Vergleichsstudien langfristig keine relevanten Unterschiede bestehen.
Vor- und Nachteile der verschiedenen Zugänge
Vergleicht man die Vor- und Nachteile der Zugänge so sind diese hauptsächlich durch das unterschiedliche Verletzungsrisiko von benachbarten Strukturen bedingt, die in der Regel durch eine sorgfältige Operationstechnik vermieden werden können. Diese sind:
- von vorne (anterior / DAA engl.: direct anterior approach) nach Smith-Petersen oder Hueter
- von vorne-seitlich (anterolateral) nach Watson-Jones
- direkt von der Seite (direkt lateral) nach Bauer oder Hardinge
- von hinten (posterior) nach Moore
Die Implantation einer Hüftprothese kann über alle Zugangswege zum Gelenk gut und sicher durchgeführt werden. In den großen Vergleichsstudien bestehen keine langfristigen Unterschiede.
Minimalinvasive Zugänge zum Hüftgelenk, rot: AMIS Zugang, grün: ALMIS Zugang – bei beiden Zugängen werden keine Muskeln abgelöst oder durchtrennt, man nutzt eine Muskellücke vor oder hinter dem Oberschenkelbindenspanner (M. tensor fasciae latae)

Von mir verwendete gewebeschonende Zugänge
In den letzten Jahren geht die Entwicklung jedoch zunehmend in Richtung moderner gewebeschonender minimalinvasiver (MIS) Operationsmethoden. Diese sind besonders gut über direkten vorderen (AMIS) und über den Zugang von vorne seitlich (ALMIS) durch die Verwendung von natürlichen Muskellücken ohne Ablösung oder Durchtrennung von Muskulatur möglich.
- von vorne gewebsschonend (AMIS / engl.: anterior minimally invasive surgery)
- von vorne-seitlich gewebsschonend (ALMIS / engl.: anterolateral minimal invasive surgery)
Gerade in der Frührehabilitation nach der Endoprothesenoperation kommt es dadurch zu erheblichen Vorteilen: Weniger Blutverlust, weniger Komplikationen, weniger Schmerzen, eine beschleunigte Wundheilung und schnellere Rehabilitation bei besserer Funktion und Kraft.
Bei uns sind beide minimalinvasiven Verfahren (AMIS und ALMIS) unter Verwendung eines besonders sicheren und jederzeit direkt vom Operateur steuerbaren Operationstisches möglich.
Abhängig von Ihrer Anatomie, dem gewünschten Implantat und eventuellen Voroperationen wird für Sie und mit Ihnen individuell der optimale operative Zugangsweg zum Gelenk ausgewählt und eine minimal-invasive Technik verwendet.
Was versteht man unter Fast Track Hüft-Chirurgie und Programmen für eine optimierte Genesung (Enhanced Recovery / Rapid Recovery / Care4Today)?

Es handelt sich um ein Maßnahmenpaket im Krankenhaus, das versucht die allgemeinen Komplikationen nach operativen Eingriffen zu minimieren, den Patienten möglichst wenig zu belasten, die Autonomie des Patienten zu erhalten und die Genesung zu beschleunigen.
Die Hauptbestandteile dieser Programme sind
- Die optimale Information, Schulung und Vorbereitung des Patienten
- Die minimalinvasive möglichst wenig belastende Operation
- Eine optimierte kombinierte (mutimodale) Schmerztherapie
- Eine intensivierte Rehabilitation und Physiotherapie
Insbesondere in unserem Haus geht es nicht darum Sie schneller zu entlassen, sondern den Krankenhausaufenthalt so angenehm und effektiv wie möglich für Sie und Ihre Gesundheit zu gestalten.
Sehr gerne können Sie bei uns auch über die „normale Verweildauer“ hinaus die Vorzüge unserer hervorragenden Stationspflege, unseres Rehabilitationsteams und der „Rundum-Sorglos Versorgung“ in der ATOS Klinik in Anspruch nehmen.
Wichtige Maßnahmen vor, während und nach der Gelenkersatzoperation

Wochen vor der Operation
- Ärztliche Untersuchung sowie Indikations- und Informationsgespräch
- Planungsröntgenbilder, Laborkontrolle, ggf. weitere apparative Diagnostik
- Überprüfung der Operationsfähigkeit durch den Hausarzt und / oder Internist im CheckUp mit der Einstellung möglicher Begleiterkrankungen bzw. Medikamenten-Anpassung
- Planung der Operation durch den Operateur
Tage vor der Operation
- Einchecken in der Klinik, Bezug des Zimmers
- Aufklärungsgespräch
- Narkosegespräch
Am Operationstag
- Nüchtern bleiben (kein Rauchen, keine Nahrungsaufnahme)
- Antibiotikaschutz
- Mehrfache Kontrolle des Blutverlustes, eine Gabe von Blutkonserven ist in aller Regel nicht notwendig
- Mehrfache Kontrolle der Schmerzsituation
- Post-operative Überwachung (Aufwachraum, Überwachungszimmer oder Station)
- Aufstehen aus dem Bett in aller Regel unter Vollbelastung mit dem Operateur
- Medikamentöse Vorbeugung von Blutgerinnseln (Thrombose, Embolie)
Tag nach der Operation
- Physiotherapeutische Behandlung mit Aufstehen aus dem Bett
- Bestätigung des Reha-Antrags durch die OP-Koordination
- Erster Verbandswechsel / Drainagen werden in der Regel keine eingelegt
Ab dem 2. Tag nach der Operation
- Physiotherapeutische Behandlung
- Gangschule mit Hilfsmitteln und Physiotherapeuten/in
- Selbständiges Aufstehen und Gehen auf Stationsebene
- Treppensteigen mit Physiotherapeuten/in
- Röntgenkontrolle
5-10. Tag nach Operation bzw. nach Erreichen der Entlassungskriterien
- Entlassungsgespräch
- Überprüfung der Hilfsmittelversorgung und Dokumente
- Entlassung nach Hause oder Direktverlegung in die Reha-Klinik
Professor Bitsch, was sind Ihre Tipps für mich und die anstehende Operation?
- Sie sind ein aktiver Partner, der die Behandlung mitgestaltet! Übernehmen Sie entsprechend Verantwortung für Ihre Gesundheit
- Schieben Sie die Operation nicht zu lange auf, ein bestehendes Defizit an Kraft und Beweglichkeit muss auch mit dem Kunstgelenk erst mühsam wieder erarbeitet werden.
- Sanieren Sie mögliche Entzündungsherde rechtzeitig vor der Operation (Zähne, Haut, HNO-Region, Atemwege, Magen-Darm-Trakt, Harnwege)
- Machen Sie einen Check-Up bei Ihrem Hausarzt oder Internisten mit möglichst aktueller Laborkontrolle inklusive der Entzündungswerte
- Bringen Sie alle aktuellen medizinischen Unterlagen und Röntgenbilder bei Ihren Besuchen mit
- Berichten Sie aktiv über die Medikamente die Sie einnehmen, Allergien und Unverträglichkeiten
- Berichten Sie aktiv über Auffälligkeiten bezüglich Ihrer Blutgerinnung mit Blutungs- oder Thromboseneigung
- Wählen Sie ein bewährtes Implantat, fragen Sie nach den Standzeiten in den Registern
- Wählen Sie einen erfahrenen Operateur, fragen Sie nach der Operationshäufigkeit
- Achten Sie darauf, dass wenn möglich eine Teilprothese oder möglichst wenig gekoppelte Knieprothese verwendet wird und möglichst viel Ihrer natürlichen Gelenkfunktionen erhalten bleiben
- Achten Sie auf Erfahrungen mit minimal-invasiven Operationstechniken
- Achten Sie auf ausreichend Personal und ein angenehmes Umfeld bei Ihrer Behandlung
- Erneuern Sie ggf. am Operationstag die Markierung des Gelenks nach der Körperpflege
- Lassen Sie sich in den ersten Tagen nach der Operation ausreichend mit Schmerzmittel versorgen
- Halten Sie sich an die Ratschläge des Fachpersonals und geben Sie aktiv Rückmeldung
- Lassen Sie sich in der anschließenden Rehabilitationsmaßnahme nicht ausbremsen, das Bewegungs- und Funktionsausmaß sollte kontinuierlich in Ihrem individuellen Tempo gesteigert werden
- Beachten Sie die lebenslangen Vorsichtsmaßnahmen für Prothesenträger
- Bleiben Sie aktiv und nutzen Sie die Möglichkeiten durch Ihr Kunstgelenk
Vorsichtsmaßnahmen für Prothesenträger: auf was ist mit dem Kunstgelenk zu achten?

- Wählen Sie Sportarten, die wenig Verletzungsrisiko, Gewichts- und Stoßbelastung für das betroffene Gelenk verursachen (z. B. Schwimmen, Wassergymnastik, Radfahren, Nordic Walking, Skilanglauf, Fitnesstraining, etc.)
- Optimieren Sie Ihr Körpergewicht: Als Maßzahl für die Bewertung des Körpergewichts kann der „Body Mass Index (BMI)“ errechnet werden: BMI = Körpergewicht (in Kilogramm) / (Körpergröße x Körpergröße) (in Metern). Der Wert sollte beim Erwachsenen 30 kg/m2 (leichtes Übergewicht) nicht überschreiten
- Vermeiden Sie dynamische Maximalbelastungen (Stöße, Sprünge, Verdrehungen), körperlich einseitige Belastung (z. B. übermäßig langes Stehen und Gehen), das andauernde Heben und Tragen von schweren Lasten sowie sturzgefährdete Tätigkeiten
- Bitte beachten Sie, dass alle offenen Stellen, Wunden (auch bei operativen Eingriffen) und Entzündungen im Körper zu Prothesenentzündung und -vereiterung (periprothetische Infektionen) führen können (z.B. eitrige Zähne oder Zehennägel, Geschwüre an den Beinen). Entsprechende Erkrankungen sollten rasch und ggf. unter Verwendung eines Antibiotikums behandelt werden, um eine Verbreitung von Bakterien über die Blutbahn zu vermeiden. Häufige „Streuherde“ sind: Zähne, Haut, HNO-Region, Atemwege, Magen-Darm-Trakt, Harnwege
- Eine regelmäßige Körperhygiene, Haut- und Fußpflege ist von großer Bedeutung
- Bei hoher beruflicher Belastung sind entsprechende Unterstützungsmaßnahmen erforderlich – wir beraten Sie gerne!
- Achten Sie in hohem Alter darauf, mögliche Stolperstellen (Türschwellen, Teppichkanten, etc.) in Ihrem Haus und Umfeld zu reduzieren
Prof. Bitsch berät Sie gerne persönlich!

Wir sind für Sie da —
rufen Sie uns an!
Tel.: 06221 / 983 – 180
Fax: 06221 / 983 – 189
gelenkzentrum@atos.de
im DEUTSCHEN GELENKZENTRUM
& der ATOS Klinik Heidelberg
Bismarckstraße 9-15
69115 Heidelberg
