Bitte klicken Sie die Überschrift, die Ihrem Interesse entspricht
Was ist Coxarthrose?
Prävention und konservative Coxarthrose-Behandlung
Operative Coxarthrose-Behandlung
- Operative Therapie der Coxarthrose
- Aufbau und Komponenten eines künstlichen Hüftgelenks
- Hüftschaftprothesen
- Kurzschaftprothesen
- (Teil-)Zementierte (Hybrid-)Hüftprothesen
- Langschaftprothesen
- Wie häufig werden Hüftprothesen-Implantationen in Deutschland durchgeführt?
- Bei welchen Erkrankungen und Verletzungen erfolgt die Empfehlung zum Hüftgelenkersatz?
- Wann ist die Implantation eines künstlichen Hüftgelenks sinnvoll und gibt es Alternativen?
Hinweise zur Hüftgelenksoperation
- Was sind die wichtigsten Operationsschritte bei der Hüftprothesenimplantation?
- Was versteht man unter modernen minimalinvasiven MIS-Operationstechniken? Was versteht man unter der AMIS-Methode? Welche Vor- und Nachteile gibt es? Welchen Zugang verwenden Sie?
- Was versteht man unter den Programmen für eine optimierte Genesung bei einer Hüftoperation?
- Wichtige Maßnahmen vor, während und nach der Hüftgelenkersatzoperation
- Professor Bitsch, was sind Ihre Tipps für mich und die anstehende Hüftoperation?
- Vorsichtsmaßnahmen für Prothesenträger: auf was ist mit dem Kunstgelenk in der Hüfte zu achten?
Häufig gestellte Coxarthrose-Fragen
- Wo treten Hüftschmerzen auf?
- Wo befindet sich der Oberschenkelhals?
- Wann wurde das erste Mal ein künstliches Hüftgelenk eingesetzt?
- Wie gefährlich ist eine Hüftoperation?
- Wie lange dauert eine Hüftoperation?
- Was ist das beste Material für Hüftprothesen?
- Was ist eine Duokopfprothese?
- Wie lange hält ein neues Hüftgelenk?
- Wie lange dauern Krankhausaufenthalte und Reha nach einer Hüftoperation?
- Behandeln Sie bei Coxarthrose nur Privatpatienten?
Anatomie des Hüftgelenks: Wie ist das Hüftgelenk aufgebaut?
Das Hüftgelenk (Articulatio coxae) ist ein nahezu kugelförmiges Gelenk (Nussgelenk) und das zweitgrößte Gelenk des Menschen. Es verbindet Oberschenkelknochen (Femur) und Becken (Pelvis). Es spielt bei vielen alltäglichen Aktivitäten eine Rolle, so ist es besonders für das Gehen und Stehen wichtig.


Das Hüftgelenk besteht aus dem Hüftkopf des Oberschenkelknochens (Caput femoris) und der knöchernen Hüftpfanne (Acetabulum) des Beckens. Beide Gelenkpartner sind von Gelenkknorpel (nahezu transparentes, hyalines Stütz- und Gleitgewebe) bedeckt.
Das Hüftgelenk wird von einer sehr stabilen Gelenkkapsel umhüllt, die zusätzlich von mehreren Bändern verstärkt wird. Am Rand der knöchernen Pfanne (Acetabulum) befindet sich eine halbmondförmige Faserknorpel-Lippe, das Labrum (Labrum acetabuli oder Limbus acetabuli), das den Gelenkraum abdichtet, das Gelenk stabilisiert und die Auflagefläche zwischen den Gelenkpartnern vergrößert.
In der Regel können die gelenknahen knöchernen Vorsprünge getastet werden.
Welche Muskeln bewegen und stabilisieren die Hüfte?
Das Hüftgelenk wird von einer Vielzahl von Muskeln bewegt. Sowohl die Hüftmuskeln als auch Oberschenkelmuskeln haben eine Wirkung auf das Hüftgelenk. Nach ihrer Funktion und Zugrichtung unterscheidet man Beuger (Flexoren), Strecker (Extensoren), Anspreizer (Adduktoren), Abspreizer (Abduktoren), Auswärtsdreher (Außenrotatoren) und Einwärtsdreher (Innenrotatoren) des Hüftgelenks. Die Oberschenkelmuskulatur kann man nach ihrer Lage in vordere und hintere sowie anspreizende innenseitige Muskeln einteilen.
Besonders wichtig für die Stabilität des Hüftgelenkes sind die nach seitlich abspreizenden Hüftmuskeln (Abduktoren) der hinteren (dorsalen) Gruppe. Bei Ausfall dieser Muskelgruppe kann das Becken beim Stehen auf dem erkrankten Bein nicht fixiert werden. Das Becken sinkt auf der gesunden Seite ab (Trendelenburg-Zeichen, einseitig positiv). Bei Ausfall oder Insuffizienz der Abduktoren auf beiden Seiten (z. B. bei angeborener Hüftluxation) kommt es zum Watschelgang (Trendelenburg-Zeichen, doppelseitig positiv).
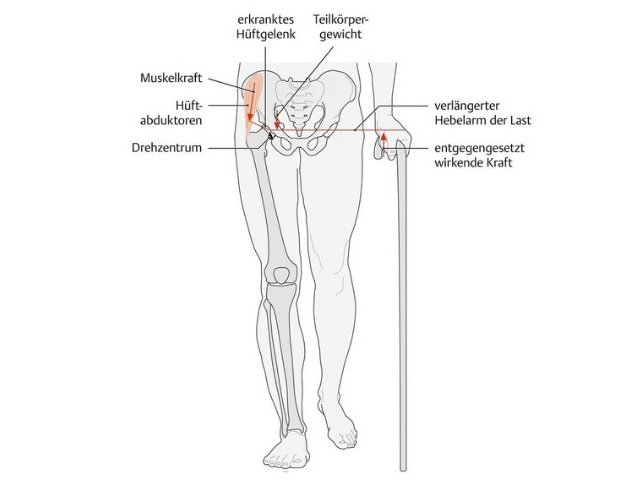

Ursachen, Verlauf, Risikofaktoren und typische Beschwerden (Symptome) der Coxarthrose
Die Arthrose ist die häufigste Gelenkerkrankung und betrifft ab dem 7. Lebensjahrzehnt ca. 80% der Bevölkerung. Nur 20-30% der Betroffenen haben jedoch auch Beschwerden und hierunter sind das Knie- und Hüftgelenk die am häufigsten betroffenen Körperregionen.
Der Arthrose geht ein Ungleichgewicht zwischen den knorpelaufbauenden bzw. -schützenden und knorpelabbauenden bzw. -schädigenden Faktoren voraus.
Unter einer Hüft-Arthrose (Coxarthrose) versteht man den über das alterstypische Ausmaß hinaus bestehenden Verschleiß (Degeneration) des Hüft-Gelenkknorpels (hyaliner Knorpel).
Folgende Risikofaktoren sind bekannt
- Genetische Disposition (angeborene Schwäche des Gelenkknorpels bei primärer Arthrose)
- Alter
- Geschlecht
- Überlastung (z. B. durch Übergewicht, Leistungssport, schwere körperliche Arbeit)
- Stoffwechselerkrankungen (z. B. Diabetes mellitus, Hyperurikämie, Hämochromatose)
- Knochenerkrankungen (z. B. aseptische Hüftkopfnekrose, M. Paget)
- Verletzungen (Traumata z. B. fehlverheilte Brüche, Brüche mit Gelenkbeteiligung)
- Fehlbelastung durch angeborene (z.B. Hüftdysplasie, Coxa antetrorta, Coxa valga) oder erworbene Formstörungen, Fehlstellungen (z.B. Morbus Perthes, Epipysiolysis capitis femoris)
- Infektionen (z.B. bakterielle Coxitis)
- Entzündliche Erkrankungen (z.B. rheumatoide Arthritis)
Die Arthrose, insbesondere der gewichtsbelasteten großen Gelenke, hat einen voranschreitenden (chronisch progredienten) Verlauf, dessen Geschwindigkeit Sie jedoch beeinflussen können!




Die Stadien der Coxarthrose
In den fortgeschrittenen Arthrose-Stadien sind alle Gelenkstrukturen und auch umgebendes Gewebe beteiligt, wie die Gelenkinnenhaut (Synovialmembran), die Gelenkflüssigkeit (Synovia), der knorpeltragende Knochen (Sklerose und Zysten des subchondralen Knochens) und angrenzende Knochenanteile (Bildung von osteophytären Randanbauten) sowie das Immunsystem mit Entzündungsprozessen (Entzündungsmediatoren, knorpelabbauende Enzyme). Daraus können sich eine Vielzahl von möglichen Beschwerden entwickeln. Weiterhin sind die Stadien der Coxarthrose maßgeblich für die richtige Behandlung der Erkrankung
Gibt es andere Ursachen für Schmerzen in der Hüftregion?
Es gibt eine Vielzahl anderer Ursachen außer der Arthrose für Hüftschmerzen, sowohl andere Erkrankungen des Hüftgelenks als auch krankhafte Veränderungen in der Umgebung können zu Beschwerden in dieser Körperregion führen. In der Regel besteht jedoch ein typisches Alter oder eine typische Beschwerdecharakteristik – eine genaue Untersuchung in unserer Praxis kann hier Klarheit bringen. Folgende Punkte möchte ich Ihnen – jedoch ohne Anspruch auf Vollständigkeit – als Übersicht geben:
Mögliche andere Hüfterkrankungen
- Formstörungen der Hüfte wie die Hüftdysplasie (angeboren) oder deren Spätfolgen
- Durchblutungsstörungen der Hüfte wie der Morbus Pertehes (5.-9. Lebensjahr, oft überaktive Kinder) oder deren Spätfolgen
- Jugendliche Hüftkopflösung (10-14. Lebensjahr, oft übergewichtige Kinder), Abrutschen des Gelenkanteils des Hüftkopfes in der Wachstumsfuge (Epiphysiolysis capitis femoris) oder deren Spätfolgen
- Hüftimpingement, femoro-acetabuläres Impingement (FAI), knöchernes Anschlag-Phänomen zwischen Schenkelhals und Rand der knöchernen Hüftgelenkpfanne, man unterscheidet die Beißzangen- (Pincer-FAI), Nockenform (Cam-FAI) von der kombinierten Form (junge Erwachsene-mittleres Lebensalter, weite Bewegungen sind schmerzhaft)
- Absterben des Hüftkopfes, atraumatische Hüftkopfnekose (mittleres Lebensalter, Dauertherapie mit Kortikosteroiden)
- Stoffwechselerkrankungen mit Gelenkbeteiligung wie z.B. die Gicht (Hyperuricämie)
- Erkrankungen des rheumatischen Formenkreises wie z.B. die rheumatoide Coxitis (mittleres Lebensalter, Autoimmunerkrankung mit Beteiligung anderer Gelenke, häufig Hände und Finger)
- Hüftgelenksentzündungen durch Krankheitserreger, bakterielle Coxitis (Entzündungszeichen, Kleinkinder oder ältere Patienten)
- Tumorerkrankungen oder Metastasen im Gelenkbereich (Kinder im Wachstumsschub oder ältere Patienten)
- Knochenbrüche (Frakturen nach Sturz, Unfallgeschehen)




Krankhafte Veränderungen umgebender Körperregionen
- Muskelansatz- oder Schleimbeutelentzündungen (Bursitis trochanterica) am großen Rollhügel (Trochanter major)
- Druck, überlastungs- oder entzündungsbedingte Muskelbeschwerden wie das Iliopsoas- oder Piriformis- Syndrom
- Lendenwirbelsäulenbeschwerden z.B. durch Fehlhaltung, Blockaden, Bandscheibendegenerationen, entzündliche oder rheumatische Veränderungen
- Beschweren im Kreuzdarmbeingelenk (Iliosacralgelenk, ISG) z.B. durch Blockaden und Fehlhaltungen
- In das Bein ausstrahlende Rückenschmerzen (Lumboischialgie) durch druck- oder entzündungsbedingte Nervenirritation
- Verminderung der Knochendichte (Osteoprorose) z.B. mit übersehenem Knochenbruch (Frakur, Schenkelhalsfraktur)
- Schnappende Hüfte, ein Schnappen und Entzündung des Bindegewebes (Tractus iliotibialis) über den großen Rollhügel (Trochanter major) bei jungen schlanken Mädchen (Coxa saltans)
- Irritationen des seitlichen Oberschenkel Hautnervs z.B. nach Hüftprothesenoperationen mit der AMIS-Methode (Meralgia parsäthetica)
- Polymyalgia rheumatica (Autoimmunerkrankung der großen Blutgefäße und Muskulatur)
- Fibromyalgie (chronischer Schmerz in mehreren Körperregionen)
- Gefäßerkrankungen der Bauchschlagader (Leriche-Syndrom), Beckenarterien oder großen Beinschlagader wie z.B. bei der peripheren arteriellen Verschlusskrankheit (pAVK) durch Arterienverkalkung (Arteriosklerose)
- Nervenerkrankungen der großen Beinnerven (Nervus femoralis, Nervus ischiadicus)
- Bauchchirurgische (abdominalchirurgische), frauenheilkundliche (gynäkologische), männerheilkundliche (andrologische) oder urologische (die Harnbildung und -ableitung betreffende) Erkrankungen wie z.B. der Leistenbruch
Prof. Bitsch berät Sie gerne persönlich!

Wir sind für Sie da —
rufen Sie uns an!
Tel.: 06221 / 983 – 180
Fax: 06221 / 983 – 189
gelenkzentrum@atos.de
im DEUTSCHEN GELENKZENTRUM
& der ATOS Klinik Heidelberg
Bismarckstraße 9-15
69115 Heidelberg
